1. はじめに
保健医療情報のIT化は各国の医療制度改革を支える重要な国家プロジェクトである。すでに公的医療制度の診療報酬の請求・支払い業務のIT化を実現した国では、保健医療情報を国レベルで集約・統合し、生涯にわたる健康/医療電子記録(EHR)を構築し、医療の効率化、質の向上に応用していく政策に取り組んでいる。
しかし、歯科医療におけるEHRの構築に関しては、医療制度改革のなかでpublic-private mixが進められてきたことと、個人立の歯科診療所が主な提供主体であることが大きな課題となっている。
EHRは各医療機関等からの公的医療費の診療報酬請求システムに集約されるデータを統合して、個人の健診及び診療情報を名寄せする仕組みである。多くの国では、医療制度改革で歯科医療はpublic-private mixが積極的に進められた領域である。そのため、相対的に公的医療費の比率が低い歯科医療は、HERの前提となる公的医療費の診療報酬請求システムでは十分な情報を収集することは難しい。
さらに、個人立の診療所が主体である歯科医療では、独自に発達したローカルシステムを全国規模のシステムと接合するというシステム面と、医科の診療所より経営基盤が小さく情報化投資の負担が大きいという点で課題を抱えている。
そこで、医療制度改革が進むヨーロッパ諸国と日本について、保健医療情報のIT化と医療制度改革への取り組みを医療政策の視点から概観し、我が国の歯科医療政策への示唆を考察した。
しかし、歯科医療におけるEHRの構築に関しては、医療制度改革のなかでpublic-private mixが進められてきたことと、個人立の歯科診療所が主な提供主体であることが大きな課題となっている。
EHRは各医療機関等からの公的医療費の診療報酬請求システムに集約されるデータを統合して、個人の健診及び診療情報を名寄せする仕組みである。多くの国では、医療制度改革で歯科医療はpublic-private mixが積極的に進められた領域である。そのため、相対的に公的医療費の比率が低い歯科医療は、HERの前提となる公的医療費の診療報酬請求システムでは十分な情報を収集することは難しい。
さらに、個人立の診療所が主体である歯科医療では、独自に発達したローカルシステムを全国規模のシステムと接合するというシステム面と、医科の診療所より経営基盤が小さく情報化投資の負担が大きいという点で課題を抱えている。
そこで、医療制度改革が進むヨーロッパ諸国と日本について、保健医療情報のIT化と医療制度改革への取り組みを医療政策の視点から概観し、我が国の歯科医療政策への示唆を考察した。
2. EUの“e-Health”政策
企画欧州連合(EU)の執行機関である欧州委員会(EC)は、情報と医療をEUが競争優位を保つ重要な分野と位置付けている。2000年に“eEurope”として示したアクションプラン[1]では、各国は医療機関間の情報通信ネットワーク環境を2年以内に整備するとされた。次いで2004年には欧州委員会、欧州議会等の連名で、欧州共同体としての“e-Health”に関する共同文書[2]が出され、2008年には欧州共通医療保険カードの実現、2009年には遠隔診察(セカンドオピニオン)、電子処方、電子紹介、遠隔監視、遠隔治療などのオンラインでの提供などが掲げられた。
ECの政策手法は、アクションプランなどで、ECと加盟国、及び関連する産業界などが取り組む項目を達成予定時期とともに示すとともに、実現に向けたベストプラクティスを認定し、それを域内への普及を図ることで、加盟国や産業界の競争を促している。
“e-Health”のアクションプランも、北欧諸国やイギリスの事例をモデルとしている。さらに、ECが個別施策の達成目標時期を明示することで、各国政府は政策の策定と実施に責任を負うことになる。そのため、医療情報のネットワーク基盤整備や、EHRの構築に向けた法的な規制を含めた体制の整備が、各国で一斉に進められている。
ECの政策手法は、アクションプランなどで、ECと加盟国、及び関連する産業界などが取り組む項目を達成予定時期とともに示すとともに、実現に向けたベストプラクティスを認定し、それを域内への普及を図ることで、加盟国や産業界の競争を促している。
“e-Health”のアクションプランも、北欧諸国やイギリスの事例をモデルとしている。さらに、ECが個別施策の達成目標時期を明示することで、各国政府は政策の策定と実施に責任を負うことになる。そのため、医療情報のネットワーク基盤整備や、EHRの構築に向けた法的な規制を含めた体制の整備が、各国で一斉に進められている。
3. 日本の情報化戦略
同様に日本でも、2000年11月に高度情報通信ネットワーク社会形成基本法(IT基本法)が成立し、2001年1月には内閣府に高度情報通信推進戦略本部(IT戦略本部)が設けられた。同本部では“e-Japan戦略”(2001年)、“e-Japan戦略Ⅱ”(2003年)、“e-Japan重点計画”(2004年)、“IT新改革戦略”(2006年)を決定するとともに、これらを具体化する政策も、“重点計画”や“政策パッケージ”として取りまとめている[3]。
医療分野では2001年に「保健医療分野の情報化に向けてのグランドデザイン」が、2007年には「医療・健康・介護・福祉分野の情報化グランドデザイン」がとりまとめられた。また、2006年にはIT戦略本部内にIT新改革戦略評価専門調査会の分科会として、医療評価委員会が設けられた。
医療分野の情報化に関する具体的な施策は、厚生労働省はおもにコードなどの標準化やガイドラインの作成、導入支援などの運用に関する事業と、関連する諸制度の改正などの法的な整備を行っている。情報技術面では経済産業省が、1999年頃から診療報酬請求のオンライン化、電子カルテ、情報共有のセキュリティシステム、情報システム間の相互運用性などの開発や実証事業を行っている。また、情報通信ネットワークの整備・高度化は総務省が管轄しており、2005年頃からは医療分野でのICTの利用に関する事業も含むようになった。
日本でも、各省庁で進められてきた関連する分野の施策を、内閣府のIT戦略本部が情報戦略や重点計画としてまとめあげ、医療評価委員会がモニタリングするという形で、省庁間の政策競争と政策調整を促す政策手法が定着し始めた。
医療分野では2001年に「保健医療分野の情報化に向けてのグランドデザイン」が、2007年には「医療・健康・介護・福祉分野の情報化グランドデザイン」がとりまとめられた。また、2006年にはIT戦略本部内にIT新改革戦略評価専門調査会の分科会として、医療評価委員会が設けられた。
医療分野の情報化に関する具体的な施策は、厚生労働省はおもにコードなどの標準化やガイドラインの作成、導入支援などの運用に関する事業と、関連する諸制度の改正などの法的な整備を行っている。情報技術面では経済産業省が、1999年頃から診療報酬請求のオンライン化、電子カルテ、情報共有のセキュリティシステム、情報システム間の相互運用性などの開発や実証事業を行っている。また、情報通信ネットワークの整備・高度化は総務省が管轄しており、2005年頃からは医療分野でのICTの利用に関する事業も含むようになった。
日本でも、各省庁で進められてきた関連する分野の施策を、内閣府のIT戦略本部が情報戦略や重点計画としてまとめあげ、医療評価委員会がモニタリングするという形で、省庁間の政策競争と政策調整を促す政策手法が定着し始めた。
4. 各国の歯科医療の現状
医療制度は税を財源としてサービス提供も公営の公営医療型、税方式でサービス提供は契約した民間機関が行う公共サービス型、財源は公的保険料でサービス提供は契約(登録)した民間機関が中心の社会保険型、及び民間保険が財源でサービス提供も民間が中心という民間保険型に大別できる。1980年代後半からの医療制度改革では、歯科医療は制度の違いにかかわらず、多くの国で小児期のう蝕予防を重視し、成人への公的医療給付を縮小する政策がとられてきた。
表1は、医療制度の異なるスウェーデン、イギリス、ドイツ、フランス、日本について、2004年の総歯科医療支出に対する公的歯科医療支出の比率[4,5]と、就業歯医師数に対する開業医師数の比率[6]をまとめたものである。
歯科医療では治療費用が高い義歯への公的な給付を制限している国が多い。公営医療型のスウェーデンでも、成人は歯科健診・充填等への自治体による歯科医療または私的歯科医療費に対して60%の費用償還で、矯正治療・義歯・歯科技工料は対象にならない。2004年の時点で、歯科補綴を一般歯科の給付対象に含めていたイギリス、ドイツ、日本の給付率は、イギリス20%、ドイツ40%(歯科健診受診者は50%)、日本70%(高齢者は90%)である。これらの国の公的歯科医療支出は総歯科医療費の55%から75%と高くなっている。歯科医師の就業状況も公営医療型のスウェーデンと集計方法が異なる韓国を除いて、開業歯科医の比率は70%を超えている。
このように歯科医療に関する診療情報の多くは開業歯科医師の下で生成され、しかも公的な診療報酬の請求ルートに含まれる診療が歯科医療費の50%を超える国は限られているのが現状である。
表1 公的歯科医療の概況:*対登録医数、2000年 資料:文献[1]、[2]、[6]
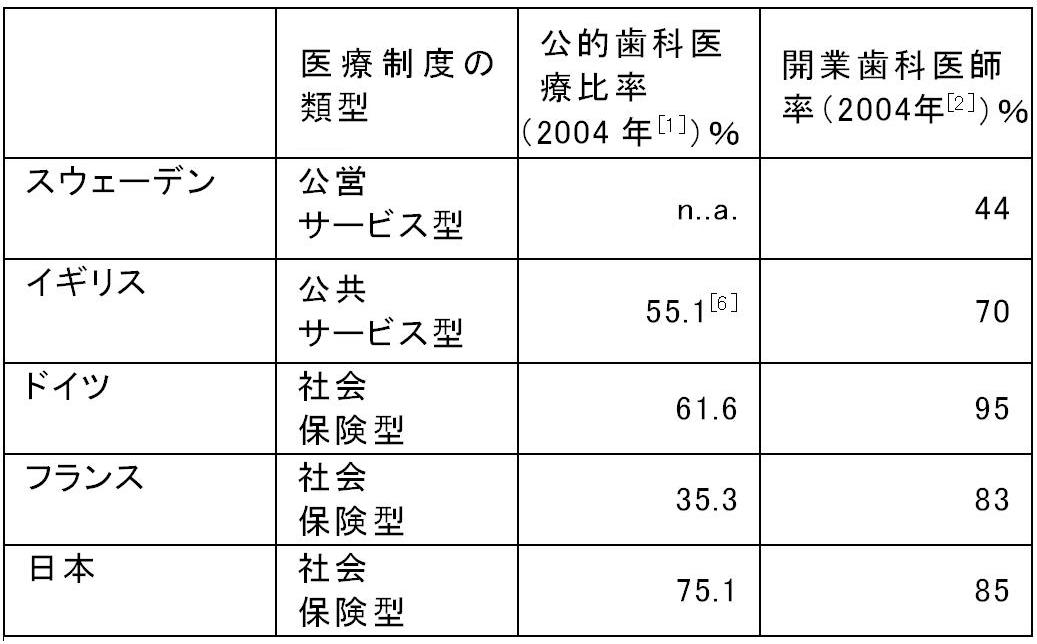
表1は、医療制度の異なるスウェーデン、イギリス、ドイツ、フランス、日本について、2004年の総歯科医療支出に対する公的歯科医療支出の比率[4,5]と、就業歯医師数に対する開業医師数の比率[6]をまとめたものである。
歯科医療では治療費用が高い義歯への公的な給付を制限している国が多い。公営医療型のスウェーデンでも、成人は歯科健診・充填等への自治体による歯科医療または私的歯科医療費に対して60%の費用償還で、矯正治療・義歯・歯科技工料は対象にならない。2004年の時点で、歯科補綴を一般歯科の給付対象に含めていたイギリス、ドイツ、日本の給付率は、イギリス20%、ドイツ40%(歯科健診受診者は50%)、日本70%(高齢者は90%)である。これらの国の公的歯科医療支出は総歯科医療費の55%から75%と高くなっている。歯科医師の就業状況も公営医療型のスウェーデンと集計方法が異なる韓国を除いて、開業歯科医の比率は70%を超えている。
このように歯科医療に関する診療情報の多くは開業歯科医師の下で生成され、しかも公的な診療報酬の請求ルートに含まれる診療が歯科医療費の50%を超える国は限られているのが現状である。
5. 医療の情報化と各国の歯科医療改革
医療技術の進歩と人口の高齢化による医療需要の増加圧力は、医療資源の有効な利用による医療費の増加抑制という政策につながる。その手法としては、診療報酬請求の電子データ交換(EDI)の導入、そのデータを活用した診療コストと手順の標準化、さらに医療の質の評価が、医療制度にかかわらず採られている。
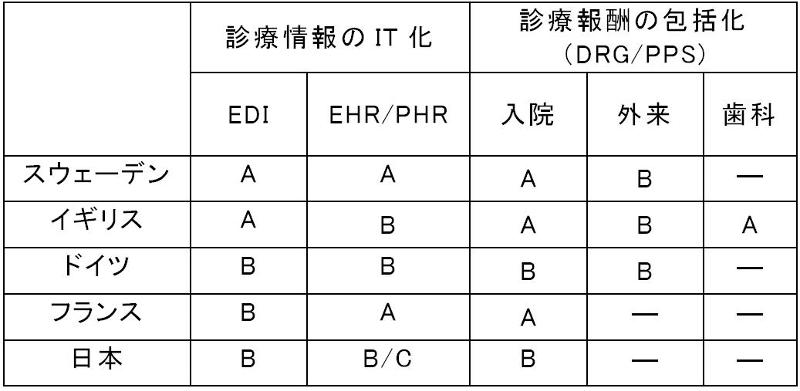
表2は診療報酬請求手続きの電子化(EDI)、個人の保健医療情報を統合した生涯記録(EHR/PHR)、診断群分類による診療報の包括化(DRG/PPS)を入院、外来、歯科に区分して、WHOや各国の保健省等の資料[7-10]からとりまとめたものである。
診療報酬業務を効率化するEDIはすでに実施されているか、病院部門で先行している。それと連動する診療報酬の包括化も入院部門で導入が進んでいる。外来部門は病院の外来と診療所、歯科診療所の順で進められるのが一般的なパターンである。そのため、ほとんどの国では、歯科の診療報酬は出来高払制をとっており、給付総額の上限設定などで管理している。
しかし、イギリスのNHSの歯科サービスは、2006年から患者の自己負担額を診断・予防、治療、義歯の3区分に包括するとともに、診療行為を医療資源の投入度合いで重み付けして、供給総量を管理する方式に移行している[10]。
また、償還払制のスウェーデンでは、1999年から歯科の診療報酬を自由化しており、診療行為別の償還率を設定しているだけである。郡や地域が医療制度を運営するスウェーデンでは、医療財政の情報と疾病登録という形で、個人の医療情報が中央政府に集まる仕組みとなっている。同様に償還制をとるフランスでも、病院と開業医の情報共有を図るために、個人の病歴、治療歴、医療保険の償還記録を統合したDossier médical personnel(DMP)が展開されている[11]。
最も歴史のある社会保険制度を持つドイツは、社会保険自治の原則から分立している疾病金庫ごとの診療報酬の支払業務は、ようやく2009年から新設の医療基金に統合されることになった。しかし、個人の診療記録をEHRとして統合するには、法改正と司法の判断が伴うため、保険情報を搭載したICカードに任意で治療歴を搭載する方法をとっている。
一方で、保健施策としての妊産婦、乳幼児、小児や若年層を対象とした法定歯科検診は、どの国でも実施している。その記録を個人の健康記録として電子的に集約保管するシステムは、保健・医療サービスを一体的に市町村や地域で運営している国では、EHRに連結する仕組みをとりやすい。歯科医療でも家庭医(かかりつけ医)を登録する制度は、公営・公共サービス型だけでなく、社会保険型の国でも広がっており、検診/健診データも診療情報と同様に取り扱われる条件は整っている。
しかし、このような制度改正に対して、開業歯科医の団体である各国の歯科医師会は距離を置いた対応を取っている。
表2は診療報酬請求手続きの電子化(EDI)、個人の保健医療情報を統合した生涯記録(EHR/PHR)、診断群分類による診療報の包括化(DRG/PPS)を入院、外来、歯科に区分して、WHOや各国の保健省等の資料[7-10]からとりまとめたものである。
診療報酬業務を効率化するEDIはすでに実施されているか、病院部門で先行している。それと連動する診療報酬の包括化も入院部門で導入が進んでいる。外来部門は病院の外来と診療所、歯科診療所の順で進められるのが一般的なパターンである。そのため、ほとんどの国では、歯科の診療報酬は出来高払制をとっており、給付総額の上限設定などで管理している。
しかし、イギリスのNHSの歯科サービスは、2006年から患者の自己負担額を診断・予防、治療、義歯の3区分に包括するとともに、診療行為を医療資源の投入度合いで重み付けして、供給総量を管理する方式に移行している[10]。
また、償還払制のスウェーデンでは、1999年から歯科の診療報酬を自由化しており、診療行為別の償還率を設定しているだけである。郡や地域が医療制度を運営するスウェーデンでは、医療財政の情報と疾病登録という形で、個人の医療情報が中央政府に集まる仕組みとなっている。同様に償還制をとるフランスでも、病院と開業医の情報共有を図るために、個人の病歴、治療歴、医療保険の償還記録を統合したDossier médical personnel(DMP)が展開されている[11]。
表2 診療情報のIT化と診療報酬改革の状況:資料:文献[7]-[10]
最も歴史のある社会保険制度を持つドイツは、社会保険自治の原則から分立している疾病金庫ごとの診療報酬の支払業務は、ようやく2009年から新設の医療基金に統合されることになった。しかし、個人の診療記録をEHRとして統合するには、法改正と司法の判断が伴うため、保険情報を搭載したICカードに任意で治療歴を搭載する方法をとっている。
一方で、保健施策としての妊産婦、乳幼児、小児や若年層を対象とした法定歯科検診は、どの国でも実施している。その記録を個人の健康記録として電子的に集約保管するシステムは、保健・医療サービスを一体的に市町村や地域で運営している国では、EHRに連結する仕組みをとりやすい。歯科医療でも家庭医(かかりつけ医)を登録する制度は、公営・公共サービス型だけでなく、社会保険型の国でも広がっており、検診/健診データも診療情報と同様に取り扱われる条件は整っている。
しかし、このような制度改正に対して、開業歯科医の団体である各国の歯科医師会は距離を置いた対応を取っている。
6. 日本への示唆
日本の公的医療保険は歯科医療の給付が諸外国に比べて手厚く、歯科診療所の保険診療比率も高い。その点では、診療報酬請求がオンライン化することで歯科医療情報の集約が進むと期待される。しかし、ECのような診療報酬請求業務の電子化、情報ネットワーク環境の整備を経て、EHRの構築という段階を経た政策が展開されておらず、情報技術の標準化や制度改正が同時に並行して進んでいる。そのため、歯科医療の主な提供主体である個人立の歯科診療所では、情報化投資のタイミングの見極めが難しくなっている。
歯科の個人の生涯の健康/医療記録を有効に活用するためには、歯科検診/健診のデータと連動する仕組み作りが重要になる。また、公的医療保険の適応範囲が広く、介護保険を有する日本の歯科医療は、careとcureを含めた情報の集積が可能である。社会システムとしての歯科医療の機能向上には、IT戦略が重要な要因となることを、欧州諸国の医療改革の経験は示唆している。
歯科の個人の生涯の健康/医療記録を有効に活用するためには、歯科検診/健診のデータと連動する仕組み作りが重要になる。また、公的医療保険の適応範囲が広く、介護保険を有する日本の歯科医療は、careとcureを含めた情報の集積が可能である。社会システムとしての歯科医療の機能向上には、IT戦略が重要な要因となることを、欧州諸国の医療改革の経験は示唆している。